- Quer fazer parte da ABEMSS? Entre em contato!
- 85997751693
- direcaoabemss@gmail.com
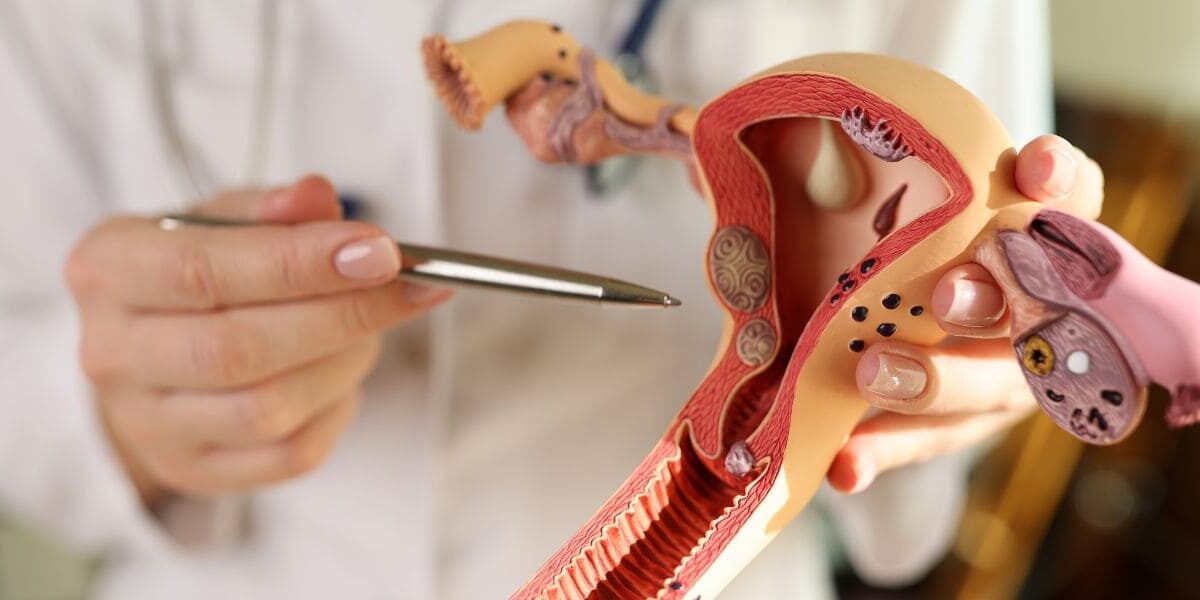
Rastreio de Câncer de colo uterino na Diversidade Sexual
Reabilitação Peniana Pós-Cirurgia Radical da Próstata: Conheça as Opções
novembro 26, 2024
5 fatos sobre HPV que todo mundo deveria saber
abril 15, 2025O mês de Março recebe a denominação de “Março Lilás” valorizando a conscientização da prevenção do câncer de colo uterino. No Brasil, essa neoplasia é a terceira mais incidente na população feminina e a quarta que mais mata mulheres. Esse câncer possui uma correlação bem definida entre a sua etiologia e a infecção pelo Papilomavírus Humano (HPV), sendo a transmissão sexual o principal fator de risco para a infecção (Instituto Nacional de Câncer José Alencar Gomes da Silva, 2016).
Como estratégia efetiva, recomenda-se que toda a população sexualmente ativa que possua colo uterino cujo exame ginecológico seja possível entre 25 e 65 anos de idade realize a colpocitologia oncótica ou de testes moleculares.
Atualmente, a biologia molecular para detecção do HPV, que não está disponível ainda no SUS, está em processo de implementação pelo Ministério da Saúde através da publicação das Novas Diretrizes para Rastreio do Câncer de Colo de Útero do Ministério da Saúde. Com essa mudança, oficialmente, serão remendadas à todas as pessoas LBTQIAPN+ que possuam útero receber as mesmas orientações quanto a esse rastreio que as demais mulheres cisgênero.
Existe um mito que as populações da diversidade sexual teriam menores chances do desenvolvimento desta condição; entretanto, sabe-se que mulheres que fazem sexo com outras mulheres (MSM) no contexto cis podem apresentar lesões precursoras do câncer de colo de útero mesmo sem relação prévia pênis-vagina (Marrazzo et al., 2001). Além disso, não há evidências fortes que demonstrem o impacto da orientação sexual ou da identidade de gênero sobre o risco de infecção ou persistência do vírus do HPV. Apesar disso, devemos considerar que essa população sofre diversas discriminações e vulnerabilidades que limitam o seu acesso às ações de rastreamento, o que resulta em menores taxas de seguimento e, consequente, podem potencialmente aumentar a chance de diagnóstico da neoplasia invasora (Greene et al., 2018; Kluitenberg Harris et al., 2025). Por exemplo, mulheres bissexuais apresentam uma chance quase duas vezes maiores de diagnosticar esse câncer do que as heterossexuais (OR 1,94 [IC 95% 1,46-2,59]) por diversos fatores, incluindo a baixa taxa de coleta, o que reforça a importância de oferecer o exame ginecológico e a coleta de citologia para MSM em idade e condições de rastreio (Robinson et al., 2017).
Com a mudança do modelo de rastreio, também será possível a realização da autocoleta, com o objetivo de facilitar o acesso e adesão, sobretudo para as pessoas que não se sentem confortáveis com o exame ginecológico (Okano et al., 2024).
É possível inferir igual importância do exame ginecológico e a coleta de citologia em homens trans entre os 25 e 65 anos de idade, que já tiveram relações receptivas penetrativas vaginais, devido ao potencial risco de contato com o HPV e, consequentemente, desenvolvimento do câncer de colo do útero. Em pacientes que fazem uso da testosterona pode haver atrofia vaginal que, eventualmente, inviabiliza a avaliação celular da colpocitologia oncótica. Desta forma, pode ser necessária a estrogenização vaginal com estriol ou promestrieno vaginal previamente ao exame pélvico (Okano et al., 2024).
Referências:
Greene, M. Z., Meghani, S. H., Sommers, M. S., & Hughes, T. L. (2018). Health Care-Related Correlates of Cervical Cancer Screening among Sexual Minority Women: An Integrative Review. Journalof Midwifery & Women’s Health. https://doi.org/10.1111/jmwh.12872
Instituto Nacional de Câncer José Alencar Gomes da Silva. (2016). Diretrizesbrasileiraspararastreamento do câncer do colo do útero. Inca.
Kluitenberg Harris, C., Wu, H.-S., Lehto, R., Wyatt, G., & Given, B. (2025). Relationships Among Determinants of Health, Cancer Screening Participation, and Sexual Minority Identity: A Systematic Review. LGBT Health, 12(1), 3–19. https://doi.org/10.1089/lgbt.2023.0097
Marrazzo, J. M., Koutsky, L. A., Kiviat, N. B., Kuypers, J. M., & Stine, K. (2001). Papanicolaou test screening and prevalence of genital human papillomavirus among women who have sex with women. American Journal of Public Health, 91(6), 947–952. https://doi.org/10.2105/ajph.91.6.947
Okano, S. H. P., Daud, M. de F., Carneiro, A. K. S., & Braga, G. C. (2024). A Review on Cervical Cancer Screening in Transgender Men: What Are the Particularities of This Approach? TransgenderHealth. https://doi.org/10.1089/trgh.2023.0219
Robinson, K., Galloway, K. Y., Bewley, S., & Meads, C. (2017). Lesbian and bisexual women’s gynaecological conditions: A systematic review and exploratory meta-analysis. BJOG:AnInternational Journal of Obstetrics and Gynaecology, 124(3), 381–392. https://doi.org/10.1111/1471-0528.14414
Autor:

Dr. Sérgio Henrique Pires Okano
CRM 157127
Ginecologista
Saiba mais sobre mim clicando aqui!
Instagram: @dr.sergiookano
Referências:
Greene, M. Z., Meghani, S. H., Sommers, M. S., & Hughes, T. L. (2018). Health Care-Related Correlates of Cervical Cancer Screening among Sexual Minority Women: An Integrative Review. Journalof Midwifery & Women’s Health. https://doi.org/10.1111/jmwh.12872
Instituto Nacional de Câncer José Alencar Gomes da Silva. (2016). Diretrizesbrasileiraspararastreamento do câncer do colo do útero. Inca.
Kluitenberg Harris, C., Wu, H.-S., Lehto, R., Wyatt, G., & Given, B. (2025). Relationships Among Determinants of Health, Cancer Screening Participation, and Sexual Minority Identity: A Systematic Review. LGBT Health, 12(1), 3–19. https://doi.org/10.1089/lgbt.2023.0097
Marrazzo, J. M., Koutsky, L. A., Kiviat, N. B., Kuypers, J. M., & Stine, K. (2001). Papanicolaou test screening and prevalence of genital human papillomavirus among women who have sex with women. American Journal of Public Health, 91(6), 947–952. https://doi.org/10.2105/ajph.91.6.947
Okano, S. H. P., Daud, M. de F., Carneiro, A. K. S., & Braga, G. C. (2024). A Review on Cervical Cancer Screening in Transgender Men: What Are the Particularities of This Approach? TransgenderHealth. https://doi.org/10.1089/trgh.2023.0219
Robinson, K., Galloway, K. Y., Bewley, S., & Meads, C. (2017). Lesbian and bisexual women’s gynaecological conditions: A systematic review and exploratory meta-analysis. BJOG:AnInternational Journal of Obstetrics and Gynaecology, 124(3), 381–392. https://doi.org/10.1111/1471-0528.14414
Siga-nos no Instagram